MDR-TB
fx. wikan indrarto*)
Multidrug-resistant TB (MDR-TB) adalah TB (tuberculosis) yang tidak merespon setidaknya terhadap isoniazid dan rifampisin, 2 jenis obat anti-TB yang paling kuat. Penggunaan obat antimikroba yang tidak tepat atau penggunaan formulasi obat yang tidak efektif, seperti penggunaan obat tunggal, obat berkualitas rendah, atau kondisi penyimpanan obat yang buruk, dan penghentian pengobatan lebih dini, dapat menyebabkan resistensi obat. Apa yang perlu dicermati?
Pada tahun 2015 di Indonesia diperkirakan terdapat 10,4 juta kasus baru tuberkulosis atau 142 kasus/100.000 populasi, dengan 480.000 kasus MDR-TB. Pada tahun 2016 ditemukan jumlah kasus TB sebanyak 351.893 kasus, meningkat bila dibandingkan tahun 2015 yang sebesar 330.729 kasus. Jumlah kasus tertinggi di Jawa Barat, Jawa Timur dan Jawa Tengah, bahkan kasus tuberkulosis di tiga provinsi tersebut sebesar 44% dari jumlah seluruh kasus baru di Indonesia. Indonesia merupakan negara dengan jumlah kasus baru terbanyak kedua di dunia setelah India. Sebesar 60% kasus baru terjadi di 6 negara yaitu India, Indonesia, China, Nigeria, Pakistan dan Afrika Selatan.
Di tingkat global, Indonesia berada diperingkat 8 dari 27 negara dengan beban MDR-TB terbanyak di dunia dengan perkiraan pasien MDR-TB di Indonesia sebesar 6.900, yaitu 1,9% dari kasus baru dan 12% dari kasus pengobatan ulang. Diperkirakan kasus MDR-TB sebanyak 5.900 kasus yang berasal dari TB Paru baru dan 1.000 kasus dari TB Paru pengobatan ulang (WHO global report 2013).
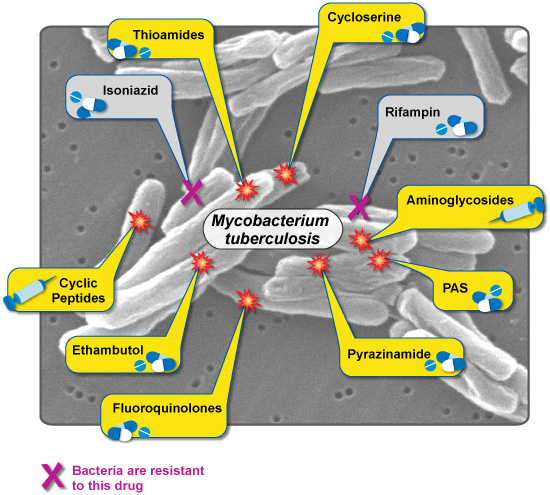
MDR-TB hanya dapat didiagnosis di laboratorium, karena gejala MDR-TB tidak berbeda dari TB biasa. Misalnya batuk dengan lendir tebal atau keruh (atau dahak), kadang-kadang dengan darah, selama lebih dari 2 minggu; demam, kedinginan, dan keringat malam; kelelahan dan kelemahan otot; penurunan berat badan; dan dalam beberapa kasus sesak napas dan nyeri dada. Jika bakteri TB ditemukan dalam dahak, diagnosis TB dapat dilakukan dalam satu atau dua hari. Untuk mengkonfirmasi MDR-TB, mungkin diperlukan waktu 6 hingga 16 minggu.
Orang yang paling berisiko, jika mereka bersentuhan dengan seseorang dengan MDR-TB, adalah mereka yang kekebalannya menurun terhadap penyakit menular, seperti mereka yang terinfeksi HIV atau kondisi medis lain yang dapat melemahkan kekebalan seseorang. Siapa pun yang telah berhubungan dengan seorang MDR-TB harus berkonsultasi dengan dokter secepatnya, apalagi jika orang tersebut memiliki gejala TB. Jika penularan TB ditemukan, pengobatan akan dimulai dengan obat-obatan yang paling mungkin ditularkan oleh TB. Jika ada bukti infeksi bakteri TB tetapi tanpa penyakit TB, pengobatan pencegahan dan pemeriksaan secara berkala dapat diberikan.
Diagnosis MDR-TB dilakukan dengan menggunakan tes cepat molekuler dengan metode PCR (Xpert MTB/RIF) dan pemeriksaan biakan serta uji kepekaan kuman terhadap obat TB (Drug Sensitivity Test atau DST). Teknik molekuler dapat memberikan hasil dalam beberapa jam, dan telah berhasil diimplementasikan bahkan dalam fasilitas kesehatan dengan sumber daya yang rendah.
Penegakan diagnosis MDR-TB, khususnya Resistan Rifampisin, dilakukan menggunakan tes cepat dengan Xpert MTB/RIF. Selain dapat mempercepat diagnosis pasien MDR-TB Resistan Obat, Xpert MTB Rif juga digunakan untuk mempercepat diagnosis TB pada pasien dengan HIV Positif. Pada tahun 2013, pemeriksaan tes cepat Xpert MTB Rif baru dapat diakses di 17 laboratorium. Mulai tahun 2014 setiap provinsi di Indonesia telah mempunyai akses tes cepat dengan Xpert MTB/RIF.
Hasil DRS (Drug Resistance Survey) di Jawa Tengah yang dilaksanakan pada 2006 menunjukkan bahwa 1,8% MDR-TB ditemukan pada TB kasus baru dan 17,1% ditemukan pada kasus TB yang pernah mendapatkan pengobatan. Sebaliknya, hasil DRS di Jawa Timur pada tahun 2009 menunjukkan bahwa 2% TB MDR ditemukan pada TB kasus baru dan 9,7% ditemukan pada kasus TB yang pernah mendapatkan pengobatan.
Vaksin BCG mampu mencegah bentuk TB yang parah pada anak, seperti meningitis TB, tetapi kurang efektif dalam mencegah TB paru pada orang dewasa, bentuk TB yang paling umum dan paling menular. Selain itu, keefektifan BCG untuk pencegahan terhadap MDR-TB sama dengan TB biasa, sehingga vaksin yang lebih baru dibandingkan BCG sangat dibutuhkan.
Orang yang hidup dengan HIV memiliki risiko lebih besar sakit TB, bahkan MDR-TB, dibandingkan orang tanpa HIV, karena kekebalan mereka yang melemah. Untuk alasan ini, mayoritas orang dengan HIV dan TB dapat diberikan obat anti-TB lini pertama yang baku. Bagi mereka dengan infeksi HIV, pengobatan dengan obat ARV (antiretroviral) kemungkinan akan mengurangi risiko terjadinya MDR-TB. Pasien dengan MDR-TB dan HIV yang tidak diberikan obat ARV berisiko tinggi mengalami kematian.
Untuk menegakkan diagnosis, pasien terduga TB atau MDR-TB kadang perlu dirawat di rumah sakit. Untuk melindungi pasien lain dan petugas kesehatan di rumah sakit, isolasi pasien semacam itu merupakan bagian dari perawatan berkualitas baik. Setelah diagnosis dibuat dan perawatan dimulai, untuk pasien yang mau menjalani perawatan, isolasi biasanya tidak diperlukan lagi. Isolasi memiliki peran yang sangat terbatas, bahkan beberapa penelitian telah menunjukkan bahwa merawat pasien TB di rumah dengan tindakan pencegahan infeksi yang tepat, pada umumnya tidak menimbulkan risiko besar bagi anggota rumah tangga lainnya. Namun demikian, dengan tidak adanya pilihan obat untuk penyembuhan, semua langkah pengendalian infeksi di rumah harus diperkuat. Bahkan pilihan untuk isolasi sukarela dan perawatn paliatif tahap akhir kehidupan, harus ditawarkan kepada pasien.
Untuk melindungi tenaga kesehatan yang menangani pasien TB infeksius, tindakan pengendalian infeksi yang tepat dan ketat harus diimplementasikan di fasilitas pelayanan kesehatan setiap saat. Petugas kesehatan juga didorong untuk memastikan bahwa mereka mengetahui status HIV mereka, sehingga mereka dapat membatasi penempatan diri mereka pada risiko paparan.
Angka keberhasilan pengobatan (Success Rate) TB semua tipe tertinggi di Kalimantan Selatan (94,2%) dan terendah Papua Barat (56,9%). Ada 7 provinsi ang sudah mencapai angka keberhasilan pengobatan TB di atas 90% yaitu Kalimantan Selatan, Sumatera Selatan, Sulawesi Barat, Nusa Tenggaran Barat, Nusa Tenggara Timur dan Banten. Kematian akibat tuberkulosis diperkirakan sebanyak 1,4 juta kematian ditambah 0,4 juta kematian akibat TB pada orang dengan HIV. Meskipun jumlah kematian akibat TB menurun 22% antara tahun 2000 dan 2015, tetapi TB tetap menjadi 10 penyebab kematian tertinggi di dunia pada tahun 2015, seperti terlihat pada Global Tuberculosis Report (2016).
Rekomendasi WHO 2016 terkait MDR-TB bertujuan untuk mempercepat deteksi dan meningkatkan hasil pengobatan, melalui penggunaan tes diagnostik cepat baru, rejimen pengobatan yang lebih pendek, dan lebih murah. Dengan biaya kurang dari US $ 1.000 per pasien, rejimen pengobatan baru dapat diselesaikan dalam 9-12 bulan. Tidak hanya lebih murah daripada rejimen saat ini, tetapi juga diharapkan untuk meningkatkan hasil pengobatan dan berpotensi menurunkan kematian, karena kepatuhan minum obat yang lebih baik dan mengurangi kejadian putus obat.

Manajemen Terpadu atau Programmatic Management of Drug Resistant TB (PMDT) meliputi diagnosis MDR-TB harus dengan menggunakan kultur dan uji kepekaan obat di laboratorium yang tersertifikasi dan pengobatan MDR-TB dilakukan oleh Tim Ahli Klinis di RS Rujukan MDR-TB. Selain itu, pelayanan dilakukan di fasilitas layanan rawat jalan secara penuh, kecuali jika kondisi klinis pasien memburuk dan terdapat keputusan tim ahli klinis untuk dilakukan rawat inap. Juga pengawasan menelan obat secara langsung setiap hari, oleh petugas kesehatan.
MDR-TB perlu diantisipasi secara paripurna, agar tidak semakin meningkat dan mematikan, tidak hanya pada pasien TB dengan HIV, tetapi juga pada pasien anak. Sudahkah kita terlibat?
 |
Sekian
Yogyakarta, 26 Juli 2018 *) dokter spesialis anak, Ketua IDI Cabang Kota Yogyakarta, Lektor FK UKDW, Alumnus S3 UGM, WA 081227280161 |